Скрининг рака простаты – раннее выявление
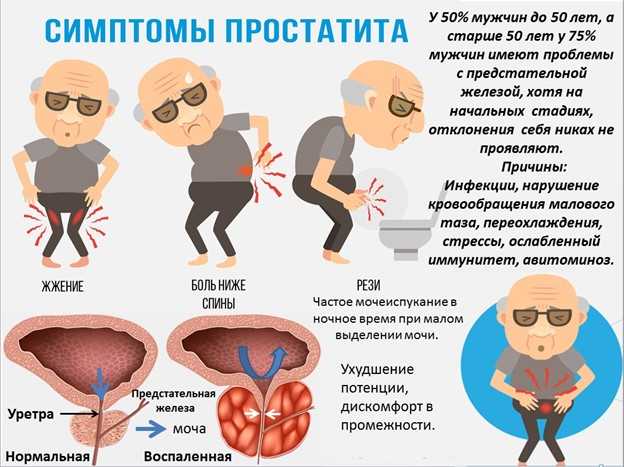
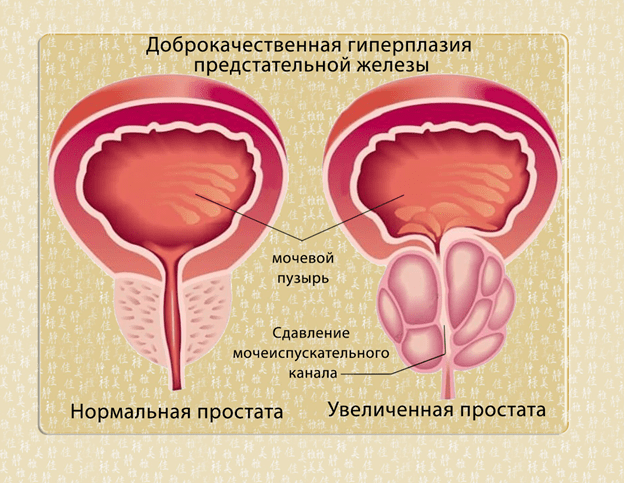
По статистике рак предстательной железы (простаты) находится на 4-ом месте по распространенности у мужчин. Его опасность, впрочем, как и многих других онкологических заболеваний, заключается в длительном бессимптомном течении. Возникающие в дальнейшем признаки – нарушения мочеиспускания, запоры, кровь в моче и даже в кале, отеки ног и другие – пациенты списывают на временные расстройства или «несерьёзные болезни». А в это время опухоль прорастает в соседние органы и ткани, развивается, что приводит к очень неблагоприятным последствиям.
Как своевременно выявить рак простаты
Регулярная диагностика – лучший способ обнаружить онкологию на ранней стадии. С этой целью разработана программа скрининга рака предстательной железы, которая предназначена для выявления патологических процессов на начальных этапах, то есть еще до момента появления первых симптомов.

Скрининг рака простаты нужно проходить:
- мужчинам, достигшим возраста 50-ти лет;
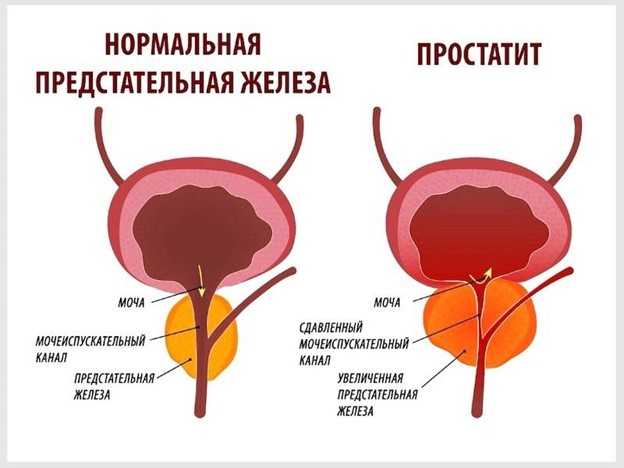
- мужчинам, имеющим наследственную предрасположенность и другие факторы риска: частое потребление в пищу животных жиров, хронические заболевания, постоянный контакт с химическими веществами. В этом случае обследоваться желательно с 45-ти лет, даже если нет видимых симптомов, так как они возникают преимущественно только на третьей стадии опухолевого процесса. Также обследоваться нужно, если у Вас или у близких родственников установлен диагноз «аденома предстательной железы», так как это предраковое состояние.
В скрининг рака простаты входят следующие обследования:
1. Определение уровня ПСА – простат-специфического антигена – в сыворотке крови. Этот антиген выделяется в кровь непосредственно предстательной железой, и в норме его уровень невысокий. Повышение показателя может говорить о развитии патологического процесса, однако это может быть и при других заболеваниях мочеполовой системы мужчины, поэтому определение ПСА проводится в комплексе с другими диагностическими процедурами.
2. Пальцевое ректальное исследование. Обязательный компонент диагностики, дающий возможность не только выявить новообразования, но и комплексно оценить функциональное состояние мышц заднего прохода и состояние тазовой брюшины.
Если по результатам скрининга выявляется подозрение на онкологический процесс, проводятся и другие диагностические процедуры для уточнения диагноза и определения тяжести и характера заболевания.
3. Трансректальное ультразвуковое исследование – ТРУЗИ.
4. Биопсия простаты – эта диагностическая процедура проводится при подозрении на злокачественную опухоль. Биологические ткани, полученные при биопсии, отправляют на цитологическое и гистологическое исследования, после чего ставится окончательный диагноз, а при подтверждении наличия раковых клеток составляется план лечения.
5. Компьютерная томография (КТ), магнитно-резонансная томография (МРТ) – это методы диагностики, которые назначаются для предоставления полной картины о состоянии исследуемых органов, а в случае наличия онкологического процесса – его характера и распространённости.

Скрининг рака простаты в Москве САО
В нашей клинике работают высококвалифицированные специалисты – онкологи, урологи и андрологи. Профессионализм, большой опыт работы и регулярное повышение квалификации гарантируют Вам грамотный и индивидуальный подход к диагностике онкологии простаты и других заболеваний мочеполовой системы.
При этом стоимость скрининга рака предстательной железы и дополнительных исследований в отделении платных услуг – одна из самых разумных среди других клиник в Москве.
Помните, что своевременное выявление первых патологических изменений – один из решающих факторов успешного лечения!