Эректильная дисфункция в молодом возрасте
К сожалению, заболевания мочеполовой системы становятся всё более распространённой проблемой среди молодых мужчин. «Особенной» проблемой является нарушение потенции, и если в пожилом и старческом возрасте мужчины уже не так остро воспринимают это состояние, то в молодом возрасте нарушение потенции – это достаточно неприятная, а зачастую и трагичная ситуация, которая негативно сказывается не просто на физическом состоянии, но и на психике мужчины.
Что такое ЭД?
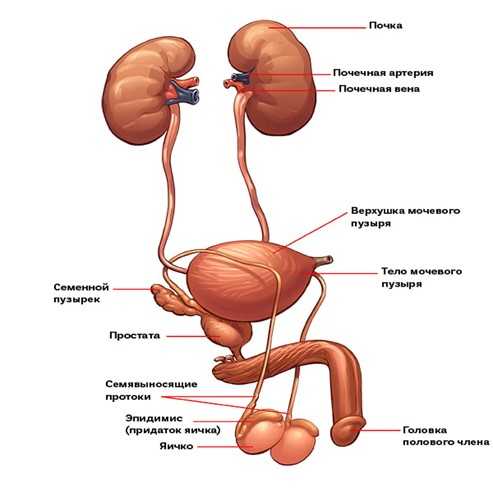
Эректильная дисфункция (в народе – импотенция) – это нарушение функции полового члена у мужчин, связанное с недостаточным кровенаполнением органа вследствие заболеваний эндокринной, нервной или сердечно-сосудистой систем, которое проявляется неспособностью достижения или поддержания эрекции для совершения полового акта.
Эректильная дисфункция – это не самостоятельное заболевание, а проявление достаточно серьёзных нарушений в организме мужчины!
Причины эректильной дисфункции
Эректильная дисфункция у мужчин молодого и среднего возраста, как правило, связана с психологическими и психическими проблемами или структурными патологиями полового члена (травмы органа, врожденные аномалии, искривление и др.). Однако не исключаются и воспалительные процессы мочеполовой системы, а также нарушения со стороны гормональной и сердечно-сосудистой систем. Поэтому для эффективного лечения этой проблемы необходима детальная диагностика.
Также мужчинам (даже в молодом возрасте) важно помнить и о том, что есть определённые факторы, предрасполагающие к развитию импотенции:
- вредные привычки (злоупотребление алкоголем, курение, употребление психотропных и наркотических средств);
- излишний вес;
- малоподвижный образ жизни;
- депрессия, хроническая усталость;
- недостаток витаминов в организме;
- метаболический синдром (совокупность повышенного давления, ожирения, повышенного уровня сахара в крови, нарушения липидного обмена);
- приём некоторых лекарственных препаратов;
- неблагоприятное воздействие окружающей среды (например, излучение, радиация и др.).
Кроме того, к импотенции могут привести и другие сексуальные расстройства (например, ускоренное или болезненное семяизвержение), так как они снимают качество полового акта и не лучшим образом сказываются на самооценке мужчины, и, соответственно, могут создавать психологические барьеры, которые в итоге приводят к эректильной дисфункции.
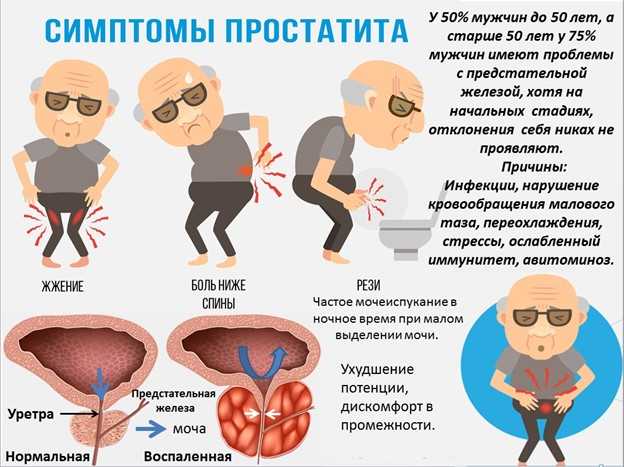
Проявления эректильной дисфункции у молодых мужчин
Под влиянием различных внешних факторов (стресс, страх, злоупотребление алкоголем и др.) у мужчины могут возникать единичные случаи нарушения потенции. Однако если проблемы с потенцией продолжаются в течение 2-3 месяцев, то нужно незамедлительно обращаться за медицинской помощью, ведь это может свидетельствовать о серьёзных сбоях в организме. Так, о развитии эректильной дисфункции могут свидетельствовать следующие симптомы и жалобы, беспокоящие мужчину на протяжении длительного времени:
- недостаточная эрекция по утрам или её полное отсутствие;
- недостаточное для осуществления полового акта напряжение полового члена;
- исчезновение эрекции в процессе полового акта;
- плохая реакция (или её отсутствие) на стимуляцию полового члена;
- ухудшение качества полового акта;
- значительное замедление процесса восстановления эрекции;
- нарушения полового влечения.
Важно понимать, что при наличии любых расстройств на протяжении длительного времени категорически не рекомендуется самолечение! Без медицинских обследований выявить истинную причину нарушения эрекции невозможно, а самостоятельный приём лекарственных препаратов (по совету знакомых, продавцов и т.д.) может только усугубить ситуацию и привести к уже необратимым последствиям.
Диагностика и лечение эректильной дисфункции в Москве
Проблемами с потенцией занимается врач-андролог. На первичном приёме проводится сбор информации о состоянии здоровья пациента, образе жизни, возможных факторах риска, хронических заболеваниях и других важных моментах. Самое главное – выявить точную причину нарушения потенции, а для этого потребуется пройти комплексное обследование.
В отделении КДЦ №6 платных услуг проводятся:
- лабораторные исследования (общий анализ мочи, общий анализ крови, биохимия крови и др.);
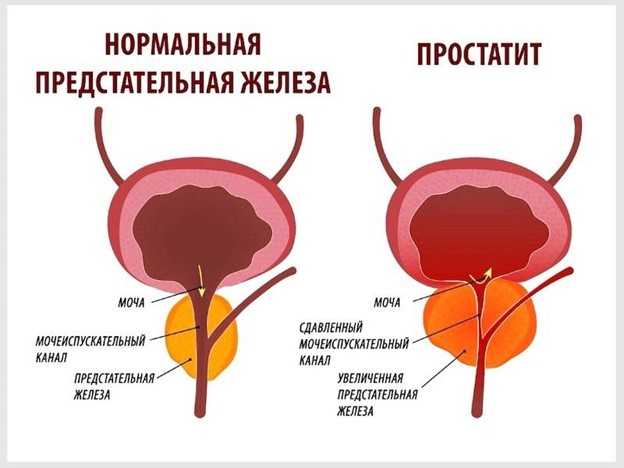
- УЗИ предстательной железы;
- пальцевое ректальное исследование простаты;
- допплерография (допплерометрия) – исследование сосудов полового члена, с помощью которого можно определить состояние стенки сосудов, характер и параметры кровотока, а также выявить различные нарушения на ранних стадиях;
- при необходимости врач может назначить и другие методы исследований.
В зависимости от предполагаемой причины эректильной дисфункции могут потребоваться консультации других узких специалистов – уролога, невролога, психотерапевта и др.
После установления истиной причины врач подбирает эффективную схему лечения эректильной дисфункции с учётом переносимости лекарственных препаратов, наличия сопутствующих заболеваний и индивидуальных особенностей организма пациента.
Перед началом терапии необходимо исключить или свести к минимуму все предрасполагающие факторы – избавиться от вредных привычек, скорректировать образ жизни, нормализовать режим бодрствования и отдыха и т.д.
Консервативное лечение проводится при эректильной дисфункции легкой и стерней степени тяжести. В отделении платных услуг КДЦ №6 используются наиболее эффективные методы безоперационной терапии нарушений потенции:
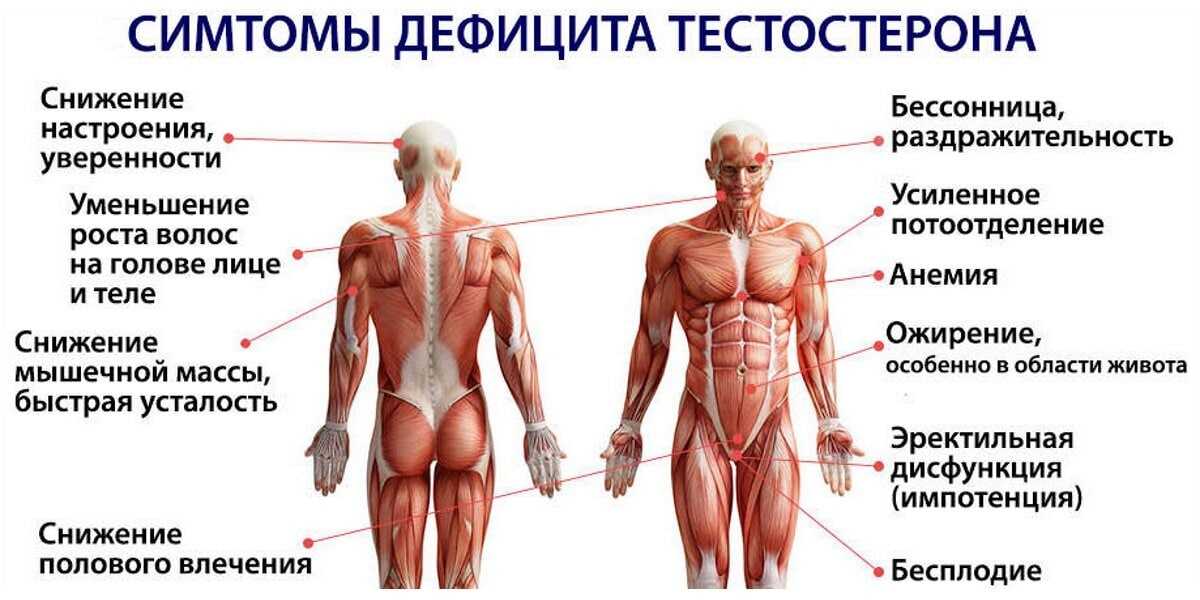
- приём лекарственных препаратов, которые повышают уровень тестостерона, а также препаратов, восстанавливающих эрекцию за счёт обеспечения максимального притока крови к половому члену в момент сексуального возбуждения;
- внутрикавернозное (в губчатую ткань пениса) или внутриуретральное введение лекарственных вазоактивных средств для восстановления состояния сосудов – наиболее результативный метод лечения эректильной дисфункции. Возможно неприятная «на слух» процедура на деле является простым уколом, который выполняется опытными специалистами, что сводит к минимуму неприятные ощущения во время манипуляции;
- гормональная заместительная терапия;
- психотерапия;
- массаж простаты – медицинская процедура заметно повышает потенцию, ускоряет отток лимфы, выводящей из простаты токсины патогенных микроорганизмов, а также является эффективной профилактикой возникновения онкологии органа;
- различные физиотерапевтические методы (ударно-волновая терапия, магнито-лазерная терапия, электрофорез и др.), способствующие восстановлению нормального кровообращения в половом члене.
Выбор способа лечения осуществляется врачом после детальной диагностики не только с целью установления точной причины нарушений, но и для выявления возможных противопоказаний к определённым методам терапии.
Мы понимаем, что молодым мужчинам тяжело обратиться за помощью к врачу с такими проблемами. Однако сделать это нужно, ведь нарушения потенции – это проявление серьёзных заболеваний и состояний. Специалисты нашей клиники имеют большой положительный опыт работы и максимально деликатно относятся к своим пациентам, соблюдая все принципы врачебной этики.