Лечение ишемической болезни сердца
По статистике, сердечно-сосудистые заболевания, в том числе и ишемическая болезнь сердца, являются одной из основных причин смертности среди населения. Своевременное обследование и адекватная терапия с ранних стадий заболевания позволят сохранить трудоспособность и качество жизни на долгие годы.

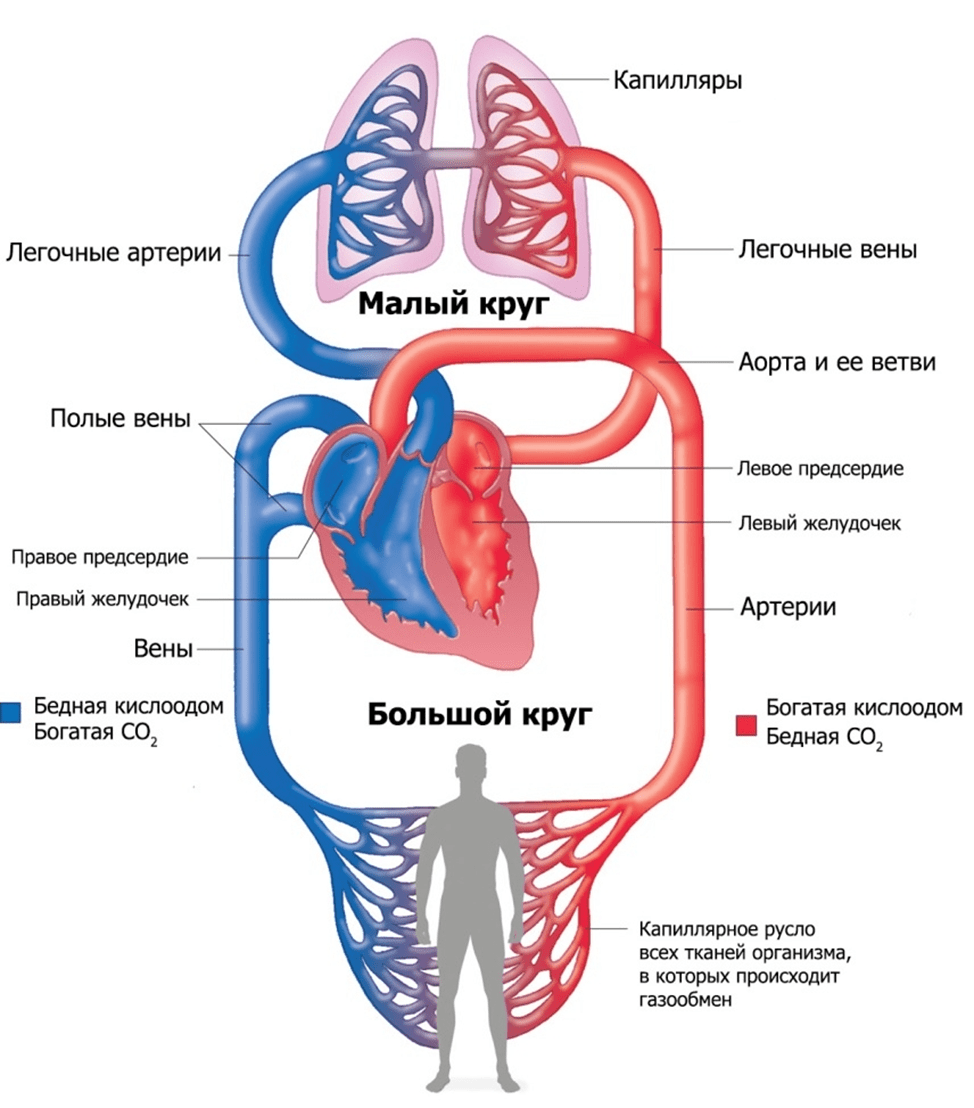
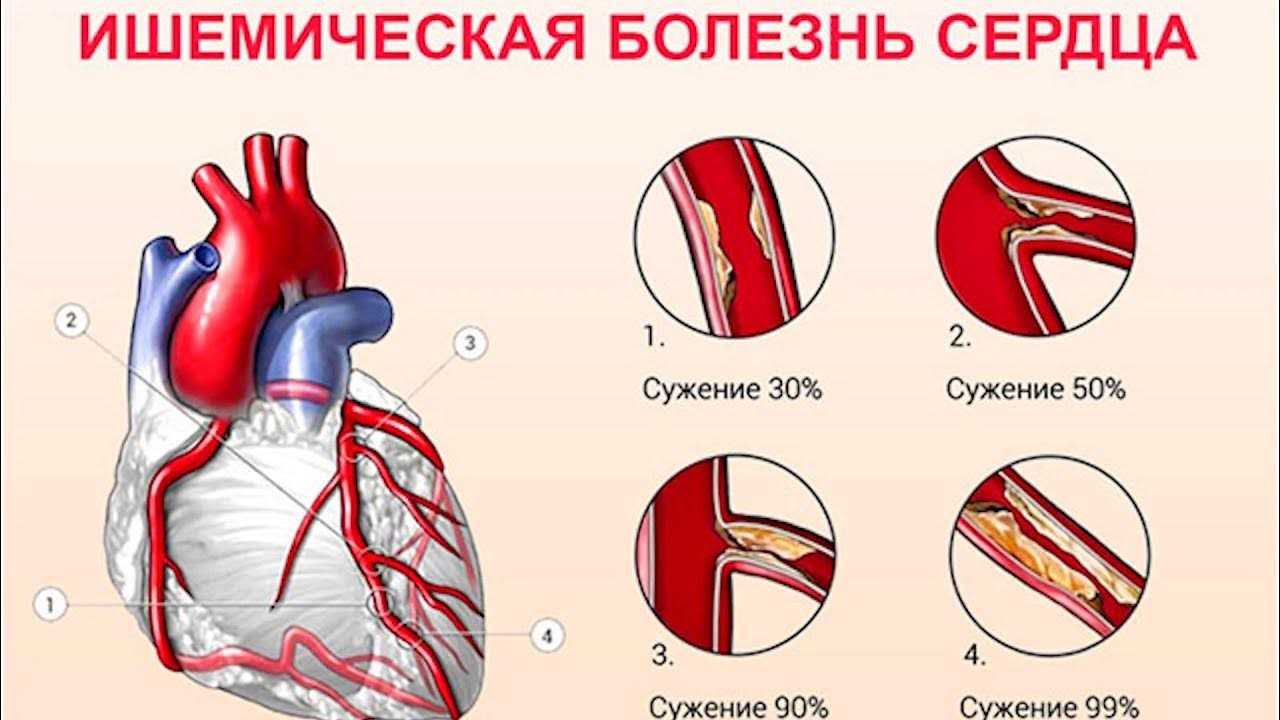
Ишемическая болезнь сердца (ИБС) – это поражение сердечной мышцы (миокарда), вызванное нарушением кровотока по коронарным артериям (сосудам, доставляющим насыщенную кислородом кровь к миокарду).
Понятие «ИБС» включает в себя острые преходящие и хронические патологические состояния.
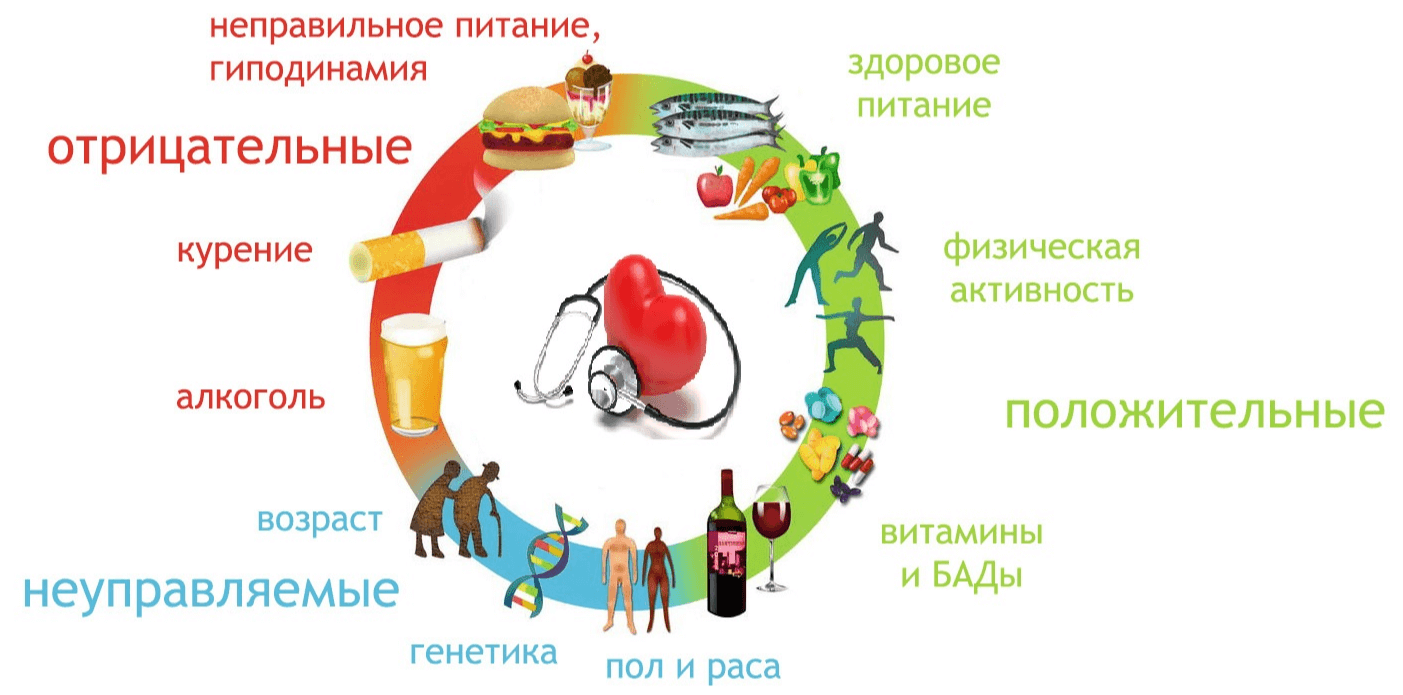
Причины и факторы риска развития ишемической болезни сердца
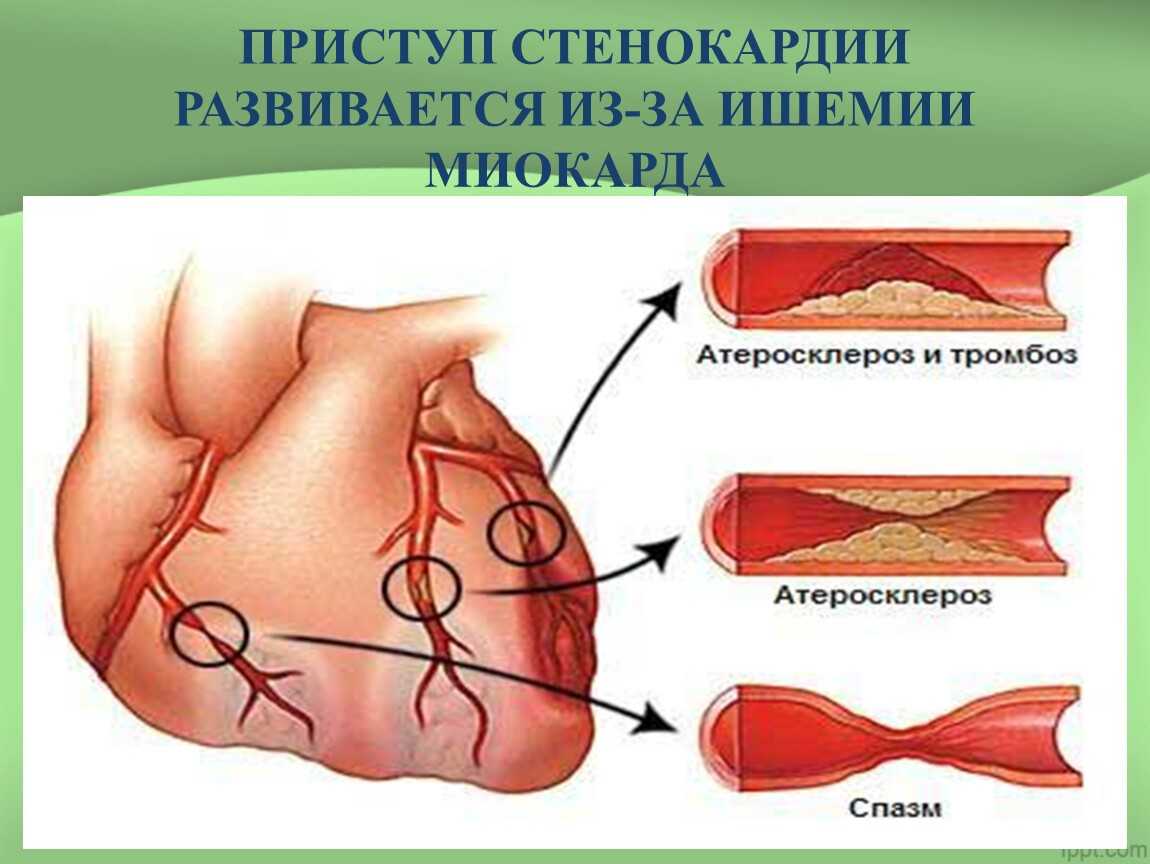
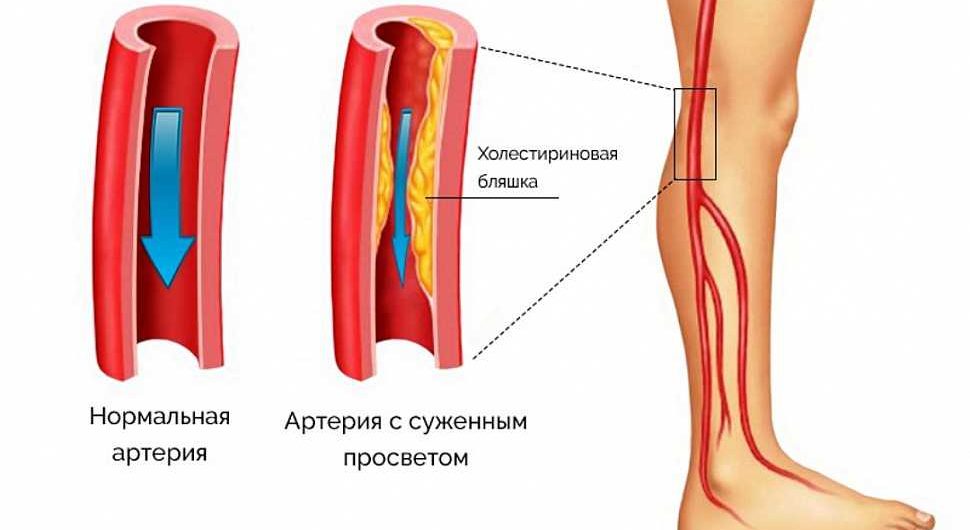
Основной причиной развития является атеросклероз коронарных артерий, характеризующийся формированием атеросклеротических бляшек, которые со временем увеличиваются, сужают просвет сосудов и затрудняют коронарный кровоток.
В редких случаях ИБС развивается в результате бактериального эндокардита, врожденных аномалий отхождения коронарных артерий, коронарных васкулитов при системных заболеваниях и коллагенозах, передозировки сосудосуживающих препаратов и некоторых наркотических средств и некоторых других заболеваний и состояний.
При этом к ИБС предрасполагают:
- дислепидемия – нарушение обмена холестерина и/или других жиров;
- повышенное артериальное давление;
- курение;
- злоупотребление алкоголем;
- сахарный диабет;
- низкая физическая активность;
- ожирение;
- наследственная отягощенность.
Кроме того, вероятность развития ИБС повышается с возрастом. По статистике, мужчины страдают этим заболеванием чаще женщин.
Формы ИБС
В современной медицине существует несколько вариантов разделения форм ишемии. В России применяется классификация, основанная на Международной Классификации Болезней (МКБ):
1) стенокардия напряжения:
а) стенокардия напряжения впервые возникшая;
б) стенокардия напряжения стабильная;
в) стенокардия напряжения прогрессирующая;
г) стенокардия спонтанная (вазоспастическая, особая, вариантная, Принцметала);
2) острая очаговая дистрофия миокарда;
3) инфаркт миокарда:
а) крупноочаговый – первичный или повторный;
б) мелкоочаговый – первичный или повторный;
4) кардиосклероз постинфарктный очаговый;
5) нарушение сердечного ритма;
6) сердечная недостаточность;
7) безболевая форма ИБС;
8) внезапная коронарная смерть.
Как проявляется ИБС
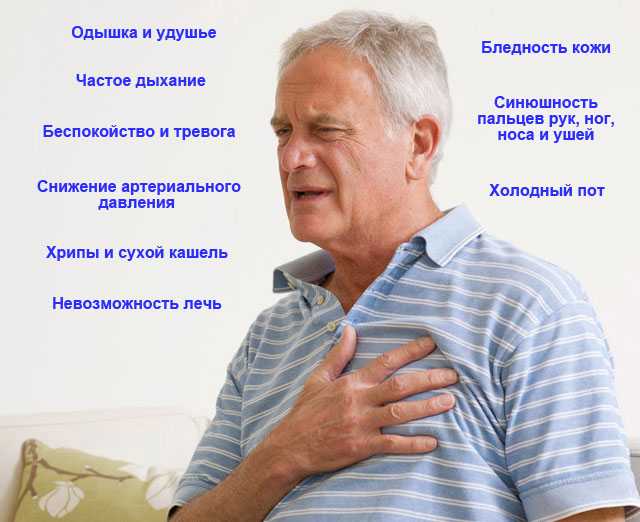
Самой частой жалобой у пациентов с ишемией является боль в области груди. Её характер, точная локализация, интенсивность и длительность зависят от формы заболевания.

Так, при стенокардии напряжения (одной из самых распространённых форм), наблюдаются:
- боль в области грудины, возможно, отдающая в левую руку, спину или нижнюю челюсть, реже – в эпигастрий (область непосредственно под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку) длительностью в среднем 2-5 (не более 20) минут; эквивалентами боли могут быть ощущение тяжести, жжения в области груди, одышка;
- боль возникает во время физической нагрузки или выраженного психоэмоционального стресса и быстро исчезает после прекращения воздействия этих факторов или через 1–3 минуты после приёма нитроглицерина.
Особенностью клинических проявлений при вазоспастической стенокардии является высокая интенсивность болей, при этом приступы, как правило, возникают ночью и рано утром, а также при воздействии холода на открытые участки тела.
Особенностью болевого синдрома при микрососудистой стенокардии является то, что характер и локализация болей схожи со стенокардией напряжения, но появляются через некоторое время после физической нагрузки или стрессовой ситуации, а также в покое, при этом практически не проходят после приёма нитратов (например, нитроглицерина).
В любом случае, какой бы интенсивности и продолжительности не была боль за грудиной – это веская причина незамедлительно обратиться к врачу. Ишемия не проходит самостоятельно – патологический процесс с годами только усиливается, снижая трудоспособность, ухудшая самочувствие и приводя к необратимым последствиям.
Диагностика и лечение ИБС
Диагноз ишемической болезни сердца устанавливается на основе собранной врачом информации о состоянии здоровья пациента, образе жизни, жалобах, а также результатов исследований:
- клинического и биохимического анализа крови;
- липидного спектра крови;
- Эхо-КГ – эфокардиографии сердца;
- ЭКГ в состоянии покоя и при физической нагрузке;
- рентгена грудной клетки;
- ангиокардиографии – рентгенологического метода исследования с введением в сосуды сердца контраста;
- и других исследований.
В задачи кардиологов отделения платных услуг КДЦ №6 входит определение формы ИБС, прогноз заболевания (вероятности развития осложнений) и назначение полноценной и эффективной схемы лечения – всё это способно контролировать симптомы болезни, повышая, таким образом, качество и продолжительность жизни, сохраняя трудоспособность и существенно снижая риск инфаркта миокарда и внезапной сердечной смерти.
В основе лечения хронической ИБС лежит коррекция устранимых факторов риска и комплексная медикаментозная терапия. Это достаточно долгий процесс, требующий от пациента выполнения всех назначений и рекомендаций врача, и именно от этого будет зависеть эффективность терапии и, как следствие, общее самочувствие.

К основным направлениям медикаментозной терапии относятся:
- коррекция нарушений обмена холестерина и других жиров);
- поддержание уровня артериального давления в допустимых пределах;
- улучшение прогноза хронической ИБС (назначаются статиты, антитромбоцитарные препараты и др.);
- симптоматическая терапия.
Особого внимания требуют пациенты с установленным диагнозом ИБС в сочетании с нарушениями углеводного обмена и сахарным диабетом, так как в этих случаях значительно возрастают риски более тяжёлого течения и развития осложнений.
К основным хирургическим способам лечения ИБС относятся:
- коронарное шунтирование – создание обходного пути кровотока с помощью подшивания собственного сосуда, что позволяет доставить кровь к сердечной мышце в обход поражённой артерии;
- стентирование – способ восстановления кровотока в поражённой артерии путём установки металлической конструкции (стента) в область её сужения для поддержки необходимого диаметра сосуда;
- трансмиокардиальная лазерная реваскуляризация миокарда – операция, в ходе которой лазером создаются каналы, доставляющие кровь к поражённым тканям из желудочка сердца.
Решение о выборе того или иного метода хирургического вмешательства принимает лечащий врач совместно с хирургами исходя из формы и стадии ишемической болезни, наличия сопутствующих заболеваний, а также индивидуальных особенностей организма пациента.
Профилактика ишемической болезни сердца
Заболевание намного легче предупредить, нежели бороться с этим недугом. Профилактика сводится к тому, чтобы не допустить развитие атеросклеротического процесса – основной причины ИБС.
К основным рекомендациям относятся:
- рациональное питание (ограничение жиров и легкоусвояемых углеводов, употребление достаточного количества белков, клетчатки, витаминов и т.д.);
- поддержание индекса массы тела в норме;
- отказ от курения и алкоголя свыше допустимых норм;
- подвижный образ жизни, регулярные рациональные физические нагрузки;
- контроль уровня холестерина в крови;
- профилактические осмотры у специалиста ежегодно (особенно, если Вы входите в группы риска по развитию атеросклероза);
- незамедлительное обращение за медицинской помощью при появлении симптомов ИБС.
Помните! ИБС – не приговор! Кардиологи нашей клиники, имеющие большой положительный опыт работы в лечении заболеваний сердечно-сосудистой системы, оказывают квалифицированную медицинскую помощь, помогая сохранить качество жизни на достойном уровне.