По статистике бесплодием страдает от 10 до 15% состоящих в браке женщин. При этом у большинства из них есть шанс родить ребенка – нужно просто обратиться к гинекологу, пройти обследование и назначенное лечение. Современная медицина не стоит на месте: патология, еще недавно считавшаяся неизлечимой, сегодня успешно лечится. В Москве за гинекологической помощью можно обратиться в Клинико-диагностический центр №6.
Почему развивается бесплодие
О женском бесплодии говорят, если в течение года регулярной половой жизни без применения контрацептивов не наступает беременность. Первичным называется бесплодие, если у женщины изначально не было ни одной беременности. Вторичное бесплодие развивается после того, как у женщины была хоть одна беременность.
Основные причины данной патологии:
- Гормональные сбои – нарушение секреции гормонов структурами головного мозга (гипофизом и гипоталамусом) или яичниками, связанные с:
- опухолями женской половой сферы;
- поликистозом яичников;
- затяжными стрессами – гормональные нарушения под действием коры головного мозга.
- Нарушение проходимости женских половых путей:
- канала шейки матки – густая слизь в этой области мешает проникновению сперматозоидов (например, при эрозии шейки);
- маточных труб – на фоне воспаления и отека (чаще всего на фоне инфекции), спаек, врожденных аномалий;
- яичника – рубцы на его поверхности как следствие перенесенных заболеваний или операций могут препятствовать выходу яйцеклетки во время овуляции (фолликул не разрывается, и яйцеклетка остается в яичнике).
- Нарушение строения матки – врожденные аномалии, заболевания с разрастанием тканей (опухоли, эндометриоз).
- Спайки в малом тазу, развивающиеся после перенесенных заболеваний и операций.
- Нарушение иммунных процессов – женский организм вырабатывает антитела к сперматозоидам.
В зависимости от причин выделяют следующие виды бесплодия:
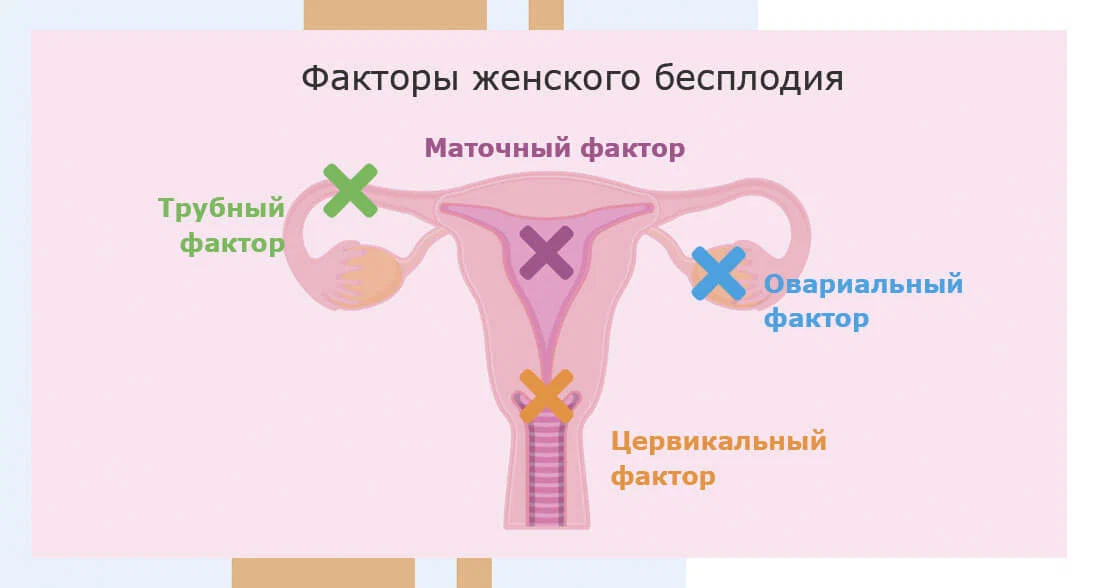
- Гормональное – яйцеклетка не созревает в яичнике или не может выйти из него во время овуляции.
- Трубное – возникает препятствие при продвижении оплодотворенной яйцеклетки к матке (спайки, воспаление, анатомическая непроходимость).
- Маточное – аномалии строения, опухоли, спаечные процессы после перенесенного воспаления или аборта.
- Эндометриозное – участки эндометриоза (разрастания слизистой оболочки матки в других органах) могут быть в яичнике, маточных трубах, мышечном слое стенки матки – все это создает препятствие к зачатию.
- Иммунное – сбои в работе иммунной системы женщины приводят к уничтожению сперматозоидов антителами.
- Смешанное или неустановленного происхождения – часто причин бесплодия бывает несколько, выявить их удается не всегда.
Диагностика
Очень важно выявить причину бесплодия, поэтому с данной проблемой нужно обращаться в хорошо оснащенную клинику.
В КДЦ № 6 проводятся следующие диагностические исследования:
- Прием гинеколога – врач тщательно расспрашивает пациентку о жалобах, перенесенных заболеваниях, болезнях близких родственников, все об установке менструального цикла (МЦ), выделений из половых органов, начале половой жизни, наличии беременностей и их исходах. Осмотр гинеколога выявляет основные симптомы гинекологической патологии. В процессе осмотра врач проводит ряд клинических тестов:
- исследование количества и вязкости шеечной слизи в соответствии с фазой менструального цикла (большое количество вязкой слизи препятствует прохождению сперматозоидов);
- измерение базальной ректальной температуры, позволяющей выявить особенности овуляции; измерения проводит пациентка, полученные данные анализируются гинекологом.
- Лабораторные методы диагностики:
- общие анализы крови и мочи – выявляются общие инфекционно-воспалительные и аллергические процессы;
- гормональные исследования – проводятся в разные периоды МЦ:
- фолликулостимулирующего гормона гипофиза (ФСГ) и эстрогенов – на 2-3 день МЦ – выявляются нарушения созревания фолликулов в яичнике;
- уровень других гормонов, оказывающих влияние на созревание фолликулов (тестостерона, кортизола, гормонов щитовидной железы, пролактина и тиреотропных гормонов гипофиза) – на 5-7 день МЦ;
- прогестерона – на 20-22 день МЦ – выявляются нарушения овуляции и подготовки организма к внедрению зародыша в матку;
- гормонов коры надпочечников – 17- кетостероидов, в том числе, ДГЭА-С в моче, являющихся продуктами распада мужских половых гормонов (андрогенов); выявляется их повышенное содержание в организме женщины (гиперандрогения), которая может быть причиной бесплодия;
- тест-исследования гормонов в крови на фоне введения различных лекарственных препаратов – выявляются особенности течения отдельных фаз МЦ и их гормонального сопровождения;
- исследования на выявление инфекционных возбудителей (хронические инфекционно-воспалительные процессы часто являются причиной бесплодия):
- иммунологическое исследование крови на наличие антител к инфекционным возбудителям (гонореи, трихомониаза, хламидиоза и др. инфекций);
- выявление в крови и мазках из половых органов методом ПЦР генетических следов инфекционных возбудителей.
- иммунологическое исследование крови и слизи из канала шейки на наличие антител к сперматозоидам для исключения иммунологического бесплодия.
- Инструментальная диагностика:
- рентгендиагностика – гистеросальпингография (исследование полости матки, маточных труб) – выявляется непроходимость и различные аномалии;
- УЗИ – осмотр всех внутренних женских половых органов, в том числе выявляется количество и степень созревания фолликулов в яичнике;
- кольпоскопия- осмотр стенок влагалища, шейки матки и входа в цервикальный канал при помощи оптической аппаратуры (кольпоскопа) с выявлением особенностей состояния слизистой в разные фазы МЦ.
При необходимости пациентов направляют на обследование в стационар для проведения исследований под общим наркозом:
- диагностическая гистероскопия – осмотр внутренних стенок маточной полости при помощи оптического аппарата гистероскопа – выявляется состояние слизистой, наличие образований и аномалий;
- диагностическая лапароскопия – осмотр органов малого таза при помощи лапароскопа – оптического аппарата, вводимого через небольшие отверстия в передней стенке живота.
Лечение бесплодия
Лечебные мероприятия при бесплодии назначаются по результатам обследовании на основании окончательного диагноза.
Проводимое лечение при отдельных видах бесплодия:
- Гормональное – назначается гормональная терапия, корректирующая нарушения МЦ. Если проблема только в гормональных сбоях, лечение всегда будет эффективным.
- Трубное – непроходимость труб лечится сначала консервативными методами – устраняется инфекционно-воспалительный процесс. Если это не помогает, проводится лапороскопическая операция с устранением спаек и восстановлением проходимости.
- Маточное – при наличии в матке опухолей и спаек их удаляют в процессе лечебной гистероскопии. Аномалии развития корректируют при помощи пластических операций. Но даже если у женщины полностью отсутствует матка, она может стать матерью с использованием ее собственной яйцеклетки, оплодотворенной спермой мужа, помещенной в матку суррогатной матери.
- Эндометриозное – очаги эндометриоза в разных органах удаляются хирургическим путем с последующим проведением гормонального лечения.
- Иммунное – оплодотворение яйцеклетки проводится путем введения спермы непосредственно в полость матки (искусственная инсеминация). Имеет значение отсутствие шеечной слизи, в которой содержатся антитела к сперматозоидам.
- Смешанное или неустановленного происхождения – лечение подбирается индивидуально.
Если проводимое лечение неэффективно, прибегают к различным методами искусственного оплодотворения:
- ИИСМ, ИИСД – искусственная инсеминация спермой мужа или донора;
- ЭКО – экстракорпоральное (вне организма женщины) оплодотворение яйцеклетки в лабораторных условиях с последующим помещением эмбриона в полость матки; при этом могут быть использованы, как биологические материалы супругов, так и донорские;
- ИКСИ – введение наиболее жизнеспособного сперматозоида в яйцеклетку под микроскопом при помощи специального инструментария; введение выращенного эмбриона маточную полость проводится по схеме ЭКО;
- ИМСИ – вариант ИКСИ, используется при значительной патологии спермы; под очень мощным микроскопом выбирается жизнеспособный сперматозоид и проводится оплодотворение яйцеклетки.
- суррогатное материнство – методом ЭКО выращивается эмбрион, который затем помещается в матку суррогатной матери.
В подавляющем большинстве случаев женщине можно помочь стать матерью. Не отчаивайтесь и не теряйте времени, обращайтесь к гинекологу в КДЦ № 6 г. Москвы. Здесь вам обязательно помогут!
Прием врача акушера-гинеколога, первичный – ПОДРОБНЕЕ | Полный список услуг