Полинейропатия встречается достаточно часто. Причины заболевания могут быть разными. Чтобы избежать тяжелых осложнений, при появлении первых же симптомов очень важно сразу же обращаться к врачу-неврологу. В Москве такую помощь можно получить в Консультативно-диагностическом центре №6.
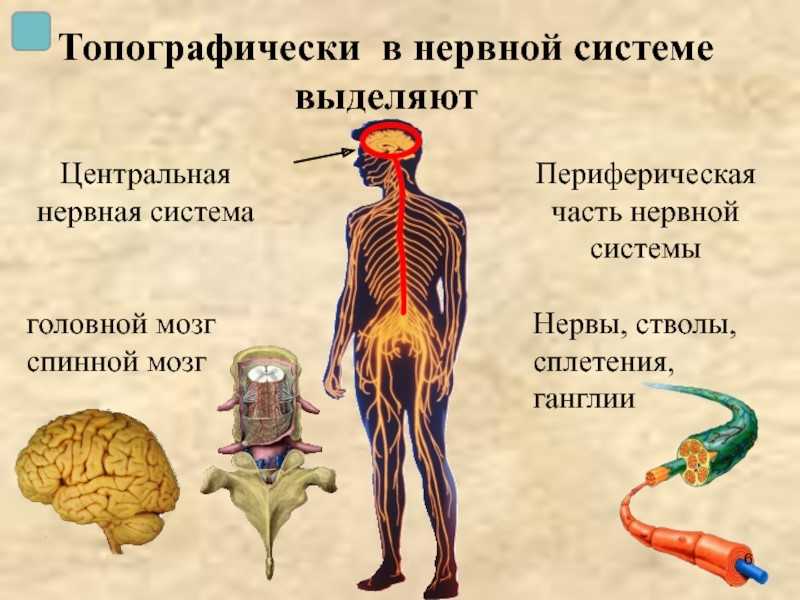
Нервная система человека
Периферическая нервная система (ПНС) – это все крупные и мелкие нервные стволы, и веточки, расположенные в теле человека вне центральной нервной системы (ЦНС – головного и спинного мозга). Чувствительные нервы собирают информацию о работе тела и внешних воздействиях и передают ее в ЦНС, где информация обрабатывается и по двигательным нервам передаются импульсы-команды к мышцам и внутренним органам об ответе на раздражение.
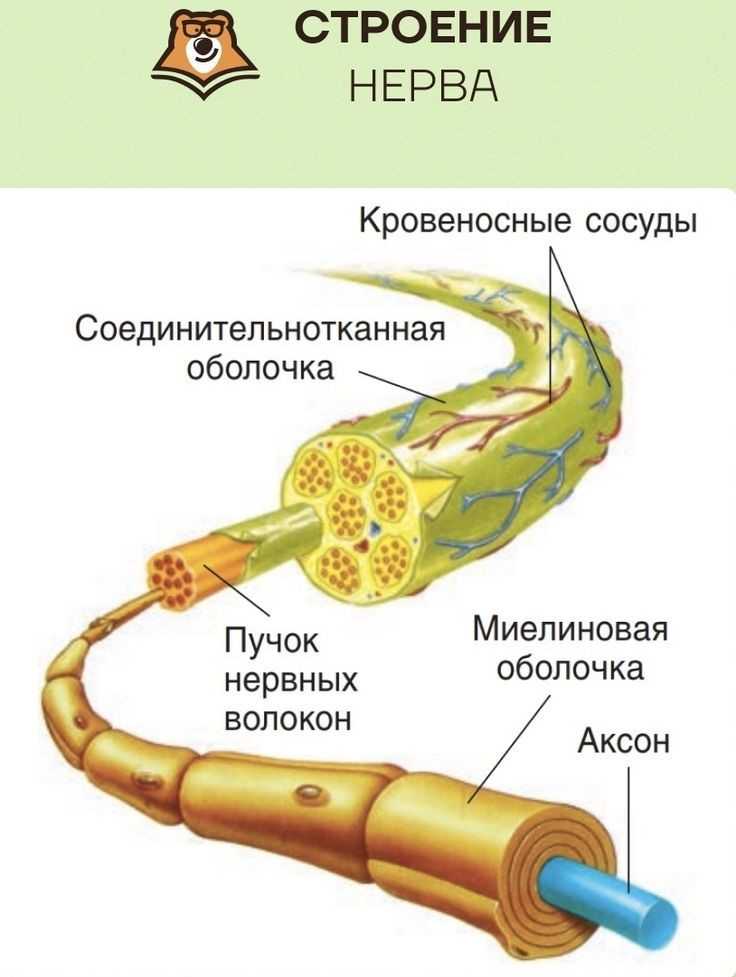
Периферический нерв – это длинный отросток (аксон) нервной клетки (нейрона), расположенной в ЦНС. Сверху он покрыт миелиновой оболочкой. Для ускорения продвижения нервных импульсов миелиновая оболочка имеет перехваты. Более тонкие нервные ветви имеют безмиелиновое строение.
Что такое полинейропатия и ее виды
Полинейропатия – это поражение периферических нервов, преимущественно дистальных (конечных ветвей крупных стволов). Патологический процесс чаще развивается в конечностях, бывает симметричным и имеет разное происхождение. Объединяют эту группу заболеваний характерные симптомы: слабость и болезненность в конечностях, онемение, вегетативные расстройства (вегетативная нервная система – ВНС – иннервирует внутренние органы и стенки сосудов).
При полинейропатии может поражаться аксон, миелиновая оболочка или обе структуры. Это приводит к появлению характерных симптомов болезни. Заболеваемость около 2%, в пожилом возрасте этот процент увеличивается. Если патологический процесс своевременно не выявить, развивается атрофия (уменьшение в объеме) мышц, нарушение движений и чувствительности.
Виды полинейропатии:
- По локализации повреждения:
- аксональные – нервных волокон;
- миелиновые – оболочки;
- полные – всего нерва.
- По характеру течения:
- острая воспалительная демиелинизирующая полиневропатия (ОВДП);
- хроническая воспалительная демиелинизирующая полиневропатия (ХВДП).
- по этиологии (причине возникновения):
- первичные – наследственные;
- вторичные – соматические, токсические, обменные, как результат физического воздействия, опухолевые;
- идиопатические – причина не выяснена.
- По преимущественным клиническим проявлениям:
- чувствительные;
- двигательные;
- смешанные.
Причины и механизм развития болезни
Наследственные полинейропатии обычно сочетаются с другими аномалиями и встречаются достаточно редко.
Основными причинами заболевания являются:
- соматические (тела) заболевания – инфекционные, аллергические, аутоиммунные, внутренних органов и др.;
- интоксикации – алкогольная, при приеме некоторых лекарств в высоких дозах, на введение вакцин и сывороток, при проведении химиотерапии онкологическим больным, производственная (контакты с ртутью, свинцом и др.), воздействие токсинов возбудителей инфекции (ботулизм) и др.;
- физические воздействия – радиации, холода, вибрации и др.
- обменные нарушения – сахарный диабет, атеросклероз, авитаминоз, нарушения обмена на фоне заболеваний печени и почек и др.;
- сосудистая патология – воспалительные заболевания (васкулиты, облитерирующий эндартериит);
- связанные с злокачественными опухолями – воздействие выделяемых опухолью биологически активных веществ и реакция на них организма.
Под действием перечисленных причин происходит разрушение нерва и миелиновой оболочки. Нарушается прохождение нервных импульсов по чувствительным, двигательным и вегетативным нервам, что и вызывает развитие и прогрессирование полинейропатии.
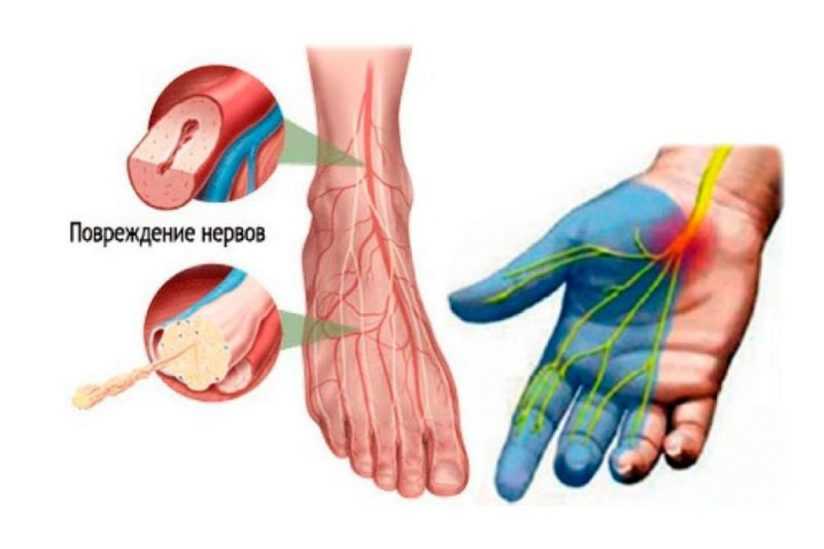
Основные проявления
При остром течении (острая воспалительная демиелинизирующая полиневропатия – ОВДП) заболевания начинается с появления выраженной слабости, повышенной температуры тела и общего недомогания. Слабость в руках и ногах нарастают и достигают состояния вялых парезов во всех четырех конечностях (тетрапарезы), нарушается координация движений, иногда поражается мимическая мускулатура, появляются колющие боли в конечностях. В большинстве случаев все симптомы исчезают в течение месяца. Но иногда в процесс вовлекаются дыхательные мышцы, что создает угрозу удушья.
Хроническая воспалительная демиелинизирующая полиневропатия (ХВДП) начинается с более выраженных симптомов, затем их интенсивность снижается, но полинейропатия продолжает прогрессировать. При этом на первый план выходит нарушение чувствительности, появление зябкости, ощущение ползания по телу мурашек. Отсутствие чувствительности приводит к травмированию: ранениям и ожогам. При прогрессировании болезни появляются двигательные расстройства, атрофия мышц, парезы. Заболевание протекает длительно, но при проведении адекватного лечения прогрессирование можно остановить.
Самое опасное осложнение – парез дыхательных мышц – может приводить к гибели больного.
Диагностика
На первичном приеме врач устанавливает предварительный диагноз на основании расспроса и осмотра пациента с использованием специальных клинических приемов, выявляющих нарушения чувствительной и двигательной функции. Для подтверждения диагноза назначают:
- Лабораторные исследования – общеклинические, биохимические, иммунологические анализы крови, общий анализ мочи. При необходимости – исследование спинномозговой жидкости, взятой методом пункции, а также исследование ткани нерва, взятой методом биопсии. При подозрении на наследственное заболевание проводится генетический анализ.
- Инструментальную диагностику:
- электронейромиография (ЭНМГ) – исследование, объединяющее проверку состояния мышц (электромиографию) и нервов (электронейрографию);
- ультразвуковое исследование.
- Для выявления основной патологии, вызвавшей полинейропатию проводятся дополнительные исследования и консультации врачей другой специальности.
Лечение
Комплексное лечение назначается после установки окончательного диагноза и включает в себя воздействие на следующие звенья:
- На причину болезни – проводится лечение заболеваний, устранение интоксикаций и других этиологических факторов.
- На механизм развития – при воспалительных процессах подавляется воспаление, при сосудистых – применяются средства для восстановления сосудов, назначаются витамины (в основном группы В) и антиоксиданты.
- На проявления заболевания – устраняются боли, восстанавливается чувствительная и двигательная функции, нарушения со стороны внутренних органов.
В состав комплексного лечения кроме медикаментозной терапии входят также лечебная физкультура, массаж, физиопроцедуры, курсы рефлексотерапии.
При правильно подобранном лечении пациента острое течение заканчивается выздоровлением, а хроническое – стойкой ремиссией.
Полинейропатия требует тщательного обследования, поэтому обращаться нужно в клинику с хорошей диагностической базой и опытными неврологами. Все это есть в московском КДЦ №6.