Пневмония относится к числу распространенных болезней. Особенно часто она встречается во время сезонных заболеваний ОРВИ, являясь их осложнением. Важно вовремя заметить такое осложнение и обратиться к врачу. В Москве опытные терапевты принимают в Консультативно-диагностическом центре №6.
Суть заболевания
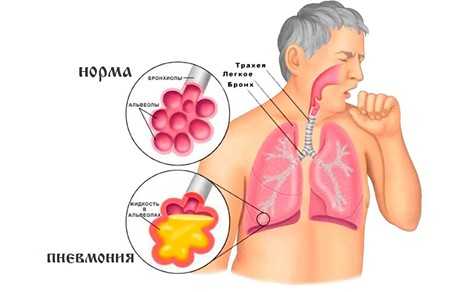
Пневмония – это инфекционно-воспалительное заболевание легких, сопровождающееся лихорадкой, кашлем, болями в груди, одышкой. Встречается в любом возрасте. Чаще болеют лица со сниженным иммунитетом – маленькие дети, пожилые люди, лица, страдающие хроническими заболеваниями.
Причины и особенности развития
Причиной воспаления легких является инфекция. Самыми частыми возбудителями являются представители условно-патогенной бактериальной микрофлоры, постоянно находящейся на слизистых дыхательных путей. Это различные виды стафилококков, стрептококков, кишечная палочка, палочка инфлюэнцы и др.
В последние годы все чаще причиной заболевания становятся внутриклеточные бактерии – хламидии, микоплазмы. Они чаще вызывают интерстициальную пневмонию – воспаление соединительнотканных перегородок в легочной ткани.
Встречаются и вирусные пневмонии. Обычно их вызывают грипп и коронавирусные инфекции, имеющие тяжелое течение. При отсутствии полноценного лечения в ним почти всегда присоединяется бактериальная инфекция.
Грибковые пневмонии встречаются редко в основном при низком иммунитете у больных со СПИДом, онкологической патологией, сахарным диабетом. Вызываются они дрожжеподобными, плесневыми и другими видами грибов, большинство из которых являются условно-патогенными. Протекают тяжело, особенно, если к грибковой микрофлоре присоединяется бактериальная.
Аспирационные пневмонии начинаются с попадания в легкие рвотных масс, пищи. Начинается сначала асептическое воспаление, к которому присоединяется бактериальная инфекция.
Факторами риска развития пневмонии являются: переохлаждение, табакокурение, сахарный диабет, хронические заболевания, приводящие к снижению иммунитета и ослаблению организма. В зоне риска лица, работающие в холодных сырых помещениях, имеющие дело с летучими химическими веществами, раздражающими слизистую дыхательных путей, в задымленных и запыленных пространствах.
Механизм развития болезни. Инфекционные возбудители могут проникать в легкие с вдыхаемым воздухом через бронхи, с током крови или лимфы из отдаленных или близлежащих очагов инфекции. Под их действием в альвеолах (мешочках на концах мельчайших бронхов) развивается воспалительный процесс. Вначале это отек, а затем экссудация – выделение воспалительной жидкости в просвет альвеол с развитием симптомов пневмонии.
Классификация
Известны следующие виды и формы пневмоний:
1. По причине заболевания – бактериальные, вирусные, грибковые, смешанные, аспирационные.
2. По условиям возникновения:
- внебольничные;
- внутрибольничные – развиваются не раньше, чем через двое суток после госпитализации и часто вызываются микрофлорой, резистентной (нечувствительной) к основным группам антибиотиков.
3. По локализации – односторонние и двусторонние.
4. По распространенности:
- очаговые – поражение ограниченного участка легочной ткани;
- крупозные – поражение доли легкого или его нескольких отдельных сегментов.
5. По особенностям пораженной ткани:
- паренхиматозные – поражаются альвеолы;
- интерстициальные – поражение соединительнотканных перегородок в легочной ткани.
6. По степени тяжести – легкие, средней тяжести, тяжелые.
Признаки заболевания
В зависимости от вида и формы заболевания оно может протекать по-разному.
Очаговая пневмония чаще развивается как осложнение ОРВИ или острого бронхита. О том, что началось осложнение, можно судить по повторному подъему температуры тела до 38-39°С. Лихорадка сменяется потливостью, недомоганием, слабостью. Кашель вначале может быть сухим, болезненным. Характерны боли в груди при кашле. Через сутки-двое кашель становится влажным. Мокрота сначала прозрачная слизистая, потом может переходить в гнойную, желто-зеленую с неприятным запахом. В легких над участком поражения выслушиваются мелкокалиберные влажные хрипы. Без помощи врача такую патологию не вылечить.
Крупозная пневмония – начинается остро среди полного здоровья после переохлаждения, стресса и других факторов, способствующих снижению иммунитета. Лихорадка до 39 – 40°С, сменяется проливным потом, затем вновь поднимается температура и так многократно. Кашель сухой, очень болезненный, на 2 – 3 день появляется мокрота с примесью крови (ржавая). Состояние больного тяжелое: одышка, синюшность в области носогубного треугольника, спутанное сознание. В легких выслушивается ослабленное дыхание, крепитация (шум расправления слипшихся альвеол на вдохе), мелкокалиберные влажные хрипы. Такой больной подлежит немедленной госпитализации.

Осложнения
К частым осложнениям пневмонии относятся:
- плеврит – воспаление внутренней серозной оболочки, покрывающей легкие; воспаление часто распространяется на наружную серозную оболочку, выстилающую изнутри грудную клетку, что приводит к воспалению и скоплению жидкости в плевральной полости;
- абсцесс легкого;
- гангрена легкого;
- острая дыхательная недостаточность, приводящая к гибели больных от удушья.
Осложнения могут быть и со стороны других органов (сердца, почек), а также со стороны всего организма (инфекционно-токсический шок).
Диагностика
Диагноз пневмонии ставится на основании расспроса и осмотра больного о данных дополнительного обследования:
- общеклинический и биохимический анализы крови;
- микробиологический анализ мокроты с определением чувствительности инфекции к лекарственным препаратам;
- рентгенография легких;
- при необходимости – МРТ или КТ;
- Тест по диффузионной способности легких;
- Бодиплетизмографию.
Лечение
Очаговые пневмонии с легким течением лечат амбулаторно. Но чаще больных с пневмонией госпитализируют. В состав комплексного лечения входят:
- Антибактериальная терапия. Вначале назначаются антибиотики широкого спектра действия, затем (если нет положительной динамики) их меняют на другие препараты в соответствии с результатами проведенного анализа мокроты. При необходимости назначаются сразу несколько антибактериальных препаратов.
- Противовоспалительные и жаропонижающие средства.
- Средства, снимающие интоксикацию, выводящие токсины из организма.
- Лекарства, поддерживающе работу сердца и сосудов.
- Отхаркивающие, разжижающие мокроту и расширяющие бронхи средства.
- Препараты, восстанавливающие иммунитет.
После устранения острого воспалительного процесса назначают физиопроцедуры, массаж грудной клетки, лечебную гимнастику. Лечение даже легкой пневмонии займет не менее трех недель. Тяжелые формы болезни лечатся намного дольше. Выздоровление должно быть подтверждено диагностическими исследованиями.
Пневмония – это заболевание, угрожающее жизни больного. Начало ее иногда трудно отличить от острой респираторной вирусной инфекции. Именно поэтому все ОРВИ нужно лечить под контролем врача, а при подозрении на осложнение немедленно обращаться в клинику для проведения обследования. В московском КДЦ №6 отличная диагностическая база и квалифицированные специалисты. Не затягивайте с обращением к врачу!